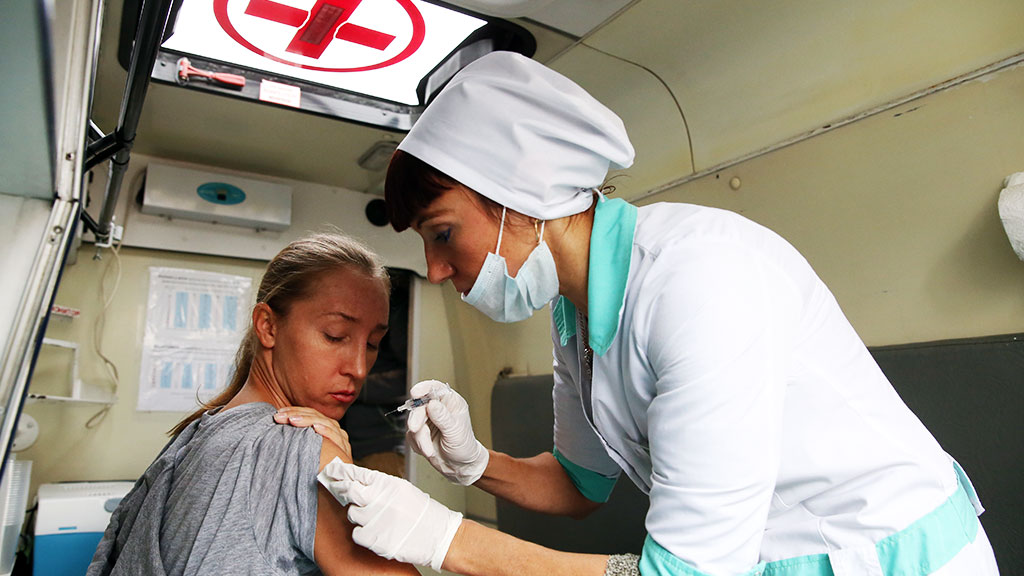
От гриппа действительно нужно прививаться?
Да, особенно если вы относитесь к группе риска. У взрослых людей без сопутствующих заболеваний грипп в большинстве случаев проходит легко и заканчивается выздоровлением. Но все равно остается вероятность опасных осложнений, чаще всего пневмонии. Особо высокие риски у маленьких детей (до двух лет), беременных женщин, пожилых людей и людей с хроническими заболеваниями сердечно-сосудистой и дыхательной систем.
Прививаться также рекомендуют медицинскому персоналу, людям, которые постоянно находятся в изолированных коллективах (военнослужащим, заключенным, постояльцам интернатов и так далее), а также тем, кто работает с большим потоком людей (работникам торговли и транспорта, преподавателям).
Говорят, что вирус гриппа постоянно меняется, мутирует, как от него вообще можно сделать вакцину?
Секрет прост — состав вакцины тоже постоянно меняется. Всемирная организация здравоохранения (ВОЗ) непрерывно следит за тем, какие штаммы вируса гриппа циркулируют в человеческой популяции. Исходя из этого ВОЗ делает прогноз, какие штаммы будут чаще вызывать заболевание в следующем сезоне. Причем для северного и южного полушарий прогноз различается — у них разное время роста заболеваемости. Все производители вакцин от гриппа опираются на прогноз ВОЗ, поэтому с точки зрения штаммового состава вакцины разных производителей одного сезона идентичны.
Риска, что вам сделают прививку «не того» сезона, тоже нет — у всех вакцин от гриппа очень короткий срок годности (обычно шесть месяцев), поэтому к началу следующего сезона вся «прошлогодняя» вакцина уже просрочена.
Так как в одном сезоне обычно распространены сразу несколько разных штаммов гриппа, то у вакцин тоже сложный состав. «Классический» рецепт включает три разных штамма (трехвалентные вакцины), а несколько лет назад появились четырехвалентные (квадривалентные) — они обеспечивают более надежную защиту.

Я точно не заболею, если сделаю прививку?
Не факт. Вероятность заболеть даже после вакцинации связана с высокой изменчивостью вируса (это называют антигенным дрейфом) и с большим числом одновременно циркулирующих штаммов. Вакцины содержат три или четыре наиболее распространенных штамма, в то время как в популяции их циркулируют десятки. Поэтому всегда есть риск «не угадать». Но даже если человек сделал прививку и заразился другим штаммом, иммунная система все равно обеспечит частичную защиту, и болезнь будет протекать легче, также существенно снижается риск развития осложнений.
Если все вакцины делают по рекомендациям ВОЗ, получается, что все они одинаковые?
Нет, у всех вакцин одинаковый штаммовый состав, но технологии производства и конечный продукт могут сильно различаться. Вакцины от гриппа бывают живыми и инактивированными (убитыми). Живые, как понятно из названия, содержат живой, но ослабленный вирус гриппа, который не может вызвать заболевание, но позволяет выработать иммунитет. Такие вакцины очень удобны в применении: чтобы вакцинироваться, не нужны уколы, достаточно просто закапать вакцину в нос. Но у них есть и недостатки: противопоказаны людям с сильно ослабленной иммунной системой, а привитый живой вакциной человек продолжает выделять вирус еще около недели после вакцинации и может «заразить» других. Передача вакцинных штаммов между людьми происходит очень редко, но такая вероятность есть.
Еще один риск, связанный с живыми вакцинами, — реассортация вируса. Если одну клетку одновременно поражают два сходных вируса, может произойти перемешивание их генетического материала, и мы получим новый штамм вируса с новыми, еще неизвестными свойствами. Именно реассортация в естественной среде приводила к появлению птичьего и свиного гриппа. Вирусы гриппа птиц, человека и свиней очень похожи, поэтому, если в организме животного «встретятся» человеческий штамм и штамм животного, мы можем получить новый, опасный для человека штамм. Аналогичная ситуация может произойти, если человек, привитый живой вакциной от гриппа, сразу же заразится «настоящим» вирусом гриппа. Хотя вероятность этого очень мала.
На практике гораздо шире используются инактивированные (убитые) вакцины от гриппа. Они бывают трех типов: цельновирионные, расщепленные (сплит-вакцины) и субъединичные вакцины.
Чтобы наша иммунная система смогла выработать защитные антитела, мы должны «познакомить» ее с двумя вирусными белками — гемагглютинином и нейраминидазой. Они находятся на поверхности вируса гриппа, играют важную роль в заражении клеток вирусом и являются ключевыми компонентами инактивированных вакцин.
В цельновирионных вакцинах содержатся целые инактивированные вирусные частицы. Такие вакцины часто вызывают побочные реакции и сейчас практически не используются.
Расщепленные вакцины (Ваксигрип, Ультрикс) содержат фрагменты вирусных частиц, очищенных от липидов вируса. Такие вакцины хороши тем, что содержат не только поверхностные, но и внутренние антигены вируса. Это позволяет сформировать хороший иммунный ответ, но и частота побочных эффектов у них чуть выше, чем у субъединичных.
В субъединичных (Инфлювак, Гриппол, Совигрипп) содержатся очищенные вирусные белки — гемагглютинин и нейраминидаза. Благодаря высокой степени очистки, такие вакцины очень редко вызывают побочные эффекты, но и иммунный ответ от них может быть несколько слабее, чем от расщепленных вакцин. В целом и расщепленные, и субъединичные вакцины очень близки по своим характеристикам, и сделать выбор в пользу какого-то одного вида нельзя.

А российские вакцины чем-то отличаются от импортных?
Да, некоторые существенно отличаются по составу. Многие российские вакцины содержат пониженное количество антигена. Антиген — это вирусный белок, на который реагирует наша иммунная система, то есть те самые гемагглютинин и нейраминидаза, если мы говорим о гриппе. Чем больше антигена в вакцине, тем сильнее будет иммунный ответ и тем более стойкий сформируется иммунитет. С другой стороны, с увеличением количества антигена растет и реактогенность вакцины — чаще бывают побочные эффекты. К тому же антиген — самый дорогой компонент вакцины, и его содержание сильно влияет на конечную стоимость препарата. Поэтому очень важно выбрать оптимальное количество антигена для каждой вакцины.
Для трехвалентных расщепленных и субъединичных вакцин ВОЗ рекомендует включать в состав по 15 мкг (микрограммов) антигена каждого их трех рекомендованных штаммов. То есть в одной дозе вакцины, по рекомендации ВОЗ, должно содержаться 45 мкг антигена. Российские вакцины Совигрипп и Гриппол содержат только по 5 мкг антигена каждого штамма, то есть в три раза меньше, чем в рекомендациях. При этом в вакцины добавляют специальные вещества — иммуноадъюванты (совидон для Совигриппа и полиоксидоний для Гриппола). По заявлению производителей, они должны усилить иммунный ответ и сформировать такой же иммунитет, как и при введении полной дозы в 45 мкг. Качественных исследований, которые доказывали бы этот факт, нет. Но при этом оснований говорить о неэффективности таких вакцин тоже нет, а их безопасность была доказана. Поэтому лучше будет вакцинироваться любой вакциной от гриппа, чем не вакцинироваться совсем.
Если привиться от гриппа, простудой ведь тоже не заболеешь?
К сожалению, вакцина от гриппа никак не защищает от простудных заболеваний — их вызывают совсем другие вирусы, очень сильно отличающиеся от вируса гриппа. Иногда говорят, что защита от простуды достигается благодаря «усилению иммунитета» (а если точнее — активации его неспецифического звена) при вакцинации от гриппа. Но пока нет качественных исследований, которые бы доказывали это предположение.
Наверняка каждый хоть раз слышал от кого-то из знакомых: «Я от гриппа прививался и все равно заболел». Так как грипп по симптомам довольно легко перепутать с простудой, человек, привитый от гриппа и заболевший простудой, легко может подумать, что вакцина оказалась неэффективна.
Как быстро начинает действовать вакцина и когда нужно прививаться?
После вакцинации нашей иммунной системе нужно не менее двух недель, чтобы выработать достаточное количество защитных антител. Поэтому прививаться имеет смысл примерно за месяц-полтора до предполагаемого начала роста заболеваемости. Сентябрь—октябрь отлично для этого подходят. Позже тоже можно привиться — это создаст защиту уже во время второго всплеска в феврале—марте.
Часто можно услышать, что вакцины делают из абортированных детей, а еще в них ртуть, алюминий и куча всякой химии.
Человеческие эмбрионы тут совсем не при чем, а вот куриные — очень даже. Производство любой вакцины от гриппа начинается с культивирования вируса: чтобы вирус для вакцины убить, расщепить и так далее, его сначала нужно вырастить. Вирусы могут размножаться только в живых клетках, причем разные вирусы предпочитают разные типы клеток. Вирус гриппа удобнее всего выращивать в куриных эмбрионах. Для этого берут оплодотворенные куриные яйца, вносят в них небольшое количество вируса и оставляют на несколько дней в инкубаторе. За это время в яйце накапливается достаточное количество вируса, и после тщательной и многостадийной очистки его можно использовать для производства вакцины.
Вакцины, полученные таким способом, нельзя применять людям с аллергией на куриный белок. Какой бы тщательной ни была очистка, в вакцине могут быть следы куриного белка, что спровоцирует аллергию. В этом случае подойдет вакцина, полученная по другой технологии — на культуре клеток. Здесь вирус выращивают не в курином эмбрионе, а в клеточной культуре. Это дороже, но гарантирует отсутствие куриного белка в готовой вакцине.
Большинство современных вакцин от гриппа не содержит консервантов, это просто очищенные фрагменты вирусных частиц в буферном растворе — и ничего больше. Но в некоторые российские вакцины все же добавляют консервант — тиомерсал (он же мертиолят). Именно на это вещество направлена большая часть гнева антипрививочников. Тиомерсал действительно является производным ртути, но его безопасность доказали в большом количестве исследований. К тому же в вакцинах он содержится в очень маленькой концентрации, и то далеко не во всех. Если исследования по безопасности вас не убеждают и мертиолят продолжает казаться опасным, вы всегда можете выбрать вакцину, которая его не содержит.
Вакцинация — это большой стресс для организма? Нужно как-то поберечься после?
Современные вакцины легко переносятся и практически не имеют каких-либо побочных эффектов. Поэтому вакцинация от гриппа не требует соблюдения особого режима или ограничений — человек может весть обычный образ жизни. Абсолютное противопоказание к вакцинации — непереносимость какого-либо компонента вакцины. В случае ОРВИ вакцинацию можно проводить после нормализации температуры тела. Если человек проходит иммуносупрессивную терапию или лечение некоторыми противоопухолевыми препаратами, эффективность вакцины может быть снижена.