Когда доктора Клодетт Пул просят назвать противовирусные препараты, которые она назначает своим пациентам, это перечисление не занимает у нее много времени. «Их не так уж много», — говорит Пул, педиатр-инфекционист Университета Алабамы в Бирмингеме.
А для лечения людей с COVID-19 есть только один одобренный препарат, ремдесвир, причем он не спасает жизни, а только ускоряет выздоровление. Очевидно, что было бы неплохо иметь больше противовирусных лекарств — так почему у нас их нет? Оказывается, изобретать эти препараты не так просто.
Вирусы заимствуют «оборудование» человеческих клеток, чтобы копировать самих себя. Поэтому создателям противовирусных препаратов приходится сталкиваться с проблемой: как остановить вирус, не повредив при этом внутренние структуры клетки? И хотя ученые нашли несколько решений этой проблемы, перечень противовирусных препаратов все равно намного короче списка антибиотиков, доступных на сегодняшний день для лечения бактериальных инфекций.
Но есть шанс, что по мере того как исследователи будут получать новую информацию о жизненном цикле вирусов, ассортимент противовирусных препаратов будет увеличиваться. Ученые также готовятся к следующей возможной пандемии, чтобы иметь к тому времени более обширный список доступных препаратов.
Вот в каком состоянии находится рынок противовирусных средств сегодня и как их ассортимент может вырасти.
Как работают противовирусные препараты?
Противовирусный препарат может действовать на любом из этапов копирования вируса. Проделывая свою грязную работу, вирус должен прикрепиться к клетке хозяина, а затем проникнуть внутрь и обмануть клетку так, чтобы она начала копировать вирусные гены и собирать вирусные белки. После этого новые, размноженные вирусы выходят из клетки и заражают новые клетки-мишени. На каждом этапе этого процесса вирусным генам и белкам приходится взаимодействовать с разными молекулами хозяина. Каждое такое взаимодействие — потенциальная возможность для действия противовирусных препаратов. Эти лекарства часто имитируют какие-либо молекулы человеческой клетки и работают как ловушки, нарушая жизненный цикл вируса и снижая его распространение.
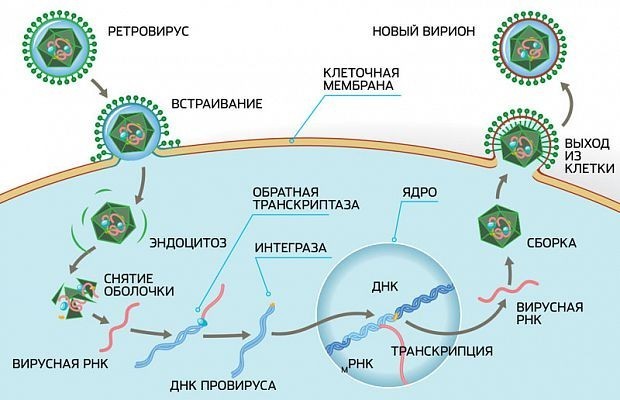
Обычно действие лекарств направлено на копирование вирусных геномов в виде ДНК или РНК. Часто у вирусов есть свои собственные версии белков, выполняющих этот процесс (они называются полимеразами). При копировании генома полимераза по одному добавляет отдельные строительные блоки, нуклеотиды, для достраивания цепочки ДНК или РНК.
Препарат ацикловир, используемый для лечения герпеса, действует именно на этом этапе копирования генома. Вирусная полимераза принимает молекулу ацикловира за еще один строительный блок, хотя это не так. Как только такой ненастоящий блок встраивается в растущую цепочку, копирование вирусного генома прекращается, и игра для вируса окончена.
Другой препарат, осельтамивир (Тамифлю) от гриппа, действует на этапе выхода вируса из зараженной клетки. Вирус использует важный белок, называемый нейраминидазой, для выхода наружу. Осельтамивир связывается с нейраминидазой и не дает ей работать.
Поскольку противовирусные препараты не уничтожают вирусы напрямую (они только предотвращают передачу вируса от клетки к клетке или от человека к человеку), важно, чтобы иммунная система человека самостоятельно удаляла те вирусы, которые уже проникли в организм. Поэтому следует начинать прием противовирусных препаратов как можно раньше, пока количество вирусных частиц в организме еще достаточно низкое. Как говорит Марк Гейс, вирусолог Университета Северной Каролины в Чапел-Хилле, «чем быстрее вы можете принять лекарство, тем эффективнее сможете помешать распространению вируса». Например, Тамифлю работает лучше всего, если принять его в течение 48 часов после появления симптомов. При его приеме люди выздоравливают на день раньше.
Почему существует так мало противовирусных препаратов?
По сравнению с антибактериальными препаратами количество противовирусных лекарств ничтожно мало. Это обусловлено несколькими факторами.
Во-первых, как замечает Эрик Де Клерк, заслуженный профессор биомедицины Лёвенского католического университета в Бельгии, антибиотики раньше стартовали в этой гонке. Первый антибиотик, пенициллин, был открыт в 1928-м и впервые использован для лечения пациентов в 1940 году. А первый противовирусный препарат, идоксуридин, был разработан как противоопухолевый препарат в 1959-м. В 1961 году было обнаружено, что он способен блокировать размножение вирусов, и только в 1963 году препарат был одобрен для лечения герпетических инфекций глаз. (Де Клерк, руководитель первых исследований противовирусных препаратов, описывал свой путь в науке в журнале Annual Review of Pharmacology and Toxicology в 2011 году).
Кроме того, по словам Моники Ганди, врача-инфекциониста Калифорнийского университета в Сан-Франциско, вирусы представляют собой куда более сложную цель, чем бактерии. Бактерии — это целые живые клетки со своими собственными метаболическими путями, необходимыми им для выживания и способными служить мишенью для препаратов. Кроме того, у бактериальных клеток есть уникальные особенности, не свойственные клеткам человека (например, наличие клеточной стенки). Это значит, что антибиотики могут нарушать клеточную стенку или другие структуры клетки и процессы, присущие только бактериям, без риска навредить нашим собственным клеткам. А поскольку в процессе эволюции микробы сами научились вырабатывать антибиотики для борьбы друг с другом, у нас есть огромное множество антибактериальных веществ природного происхождения.
В отличие от этого, вирусы «живут» внутри наших клеток, и большинство их потребностей обеспечиваются за счет наших собственных белков. В связи с этим вирусы являются более сложной мишенью для лекарств. Существует очень мало природных противовирусных веществ, поэтому ученым приходится разрабатывать их с нуля, говорит Кэти Селей-Радтке, медицинский химик Мэрилендского университета в округе Балтимор.
Кроме того, противовирусные препараты могут иметь лишь ограниченное число возможных форм, поскольку они должны подходить в качестве субстрата для вирусных белков.
Самая сложная задача, по словам Селей-Хардтке, заключается в том, чтобы убедиться, что лекарства не повреждают вместе с вирусами и клетки человека. Например, в случае с ацикловиром, имитирующим нуклеотиды, не будет ли риска, что препарат встроится и в человеческую ДНК?
Есть несколько способов решения этой проблемы. Так, ацикловир находится в неактивной форме, когда пациент его принимает, и активировать его могут только вирусные белки. «Он отлично действует только на вирус, не затрагивая ДНК клеток хозяина», — говорит Пул, рецензировавшая исследование применения ацикловира и других противовирусных препаратов у новорожденных, зараженных вирусом простого герпеса, в журнале Annual Review of Virology в 2018 году.
Есть одно неудачное сходство между антибиотиками и противовирусными препаратами: и бактерии, и вирусы могут слегка изменять свои гены и белки, в итоге становясь неуязвимыми для лекарств. «Устойчивость — огромная проблема разработки противовирусных препаратов», — говорит Пул. Раньше врачи часто выписывали людям с гриппом так называемые адамантаны, например, но вирусы гриппа, циркулирующие среди людей сегодня, стали неуязвимы для этих препаратов. «Ни один из них больше не эффективен, — говорит Пул. — И нам очень нужно найти другие препараты, работающие против вирусов гриппа».
Единственное исключение из всеобщей нехватки противовирусных средств — обширный перечень лекарств против ВИЧ, ставший результатом десятилетних исследований. Ганди говорит, что для лечения ВИЧ-положительных пациентов она может выбирать из примерно 30 наименований препаратов. И еще больше находится в процессе разработки — что очень хорошо, потому что ВИЧ быстро мутирует, вырабатывая устойчивость к любому используемому средству.
Как говорит Гейс, «исследования ВИЧ задают тон» работе над остальными противовирусными средствами. «Мы снова наблюдаем появление новых противовирусных препаратов, которое в последние годы происходит намного быстрее». За последние пять лет, например, новые лекарства помогли превратить гепатит С из хронического в излечимое заболевание.
«Думаю, в скором времени мы также увидим еще больше препаратов для лечения острых вирусных инфекций», — говорит Гейс.
Как используют противовирусные препараты для лечения COVID-19?
Препараты, разработанные для борьбы с одним вирусом, часто оказываются эффективны и против других, поскольку у многих вирусов есть схожие белки (например, полимеразы для копирования вирусных геномов). Но нынешняя пандемия требует от создателей противовирусных лекарств чрезвычайной находчивости.
«Коронавирусы довольно каверзные», — говорит Селей-Радтке. Простые имитаторы нуклеотидов, как ацикловир, с ними не сработают, потому что у этих вирусов есть другой белок, работающий как редактор. Он проверяет работу полимеразы, распознает неправильные нуклеотиды (каким является ацикловир) и вырезает их.
Здесь на сцену выходит ремдесвир, который ранее испытывали на людях с лихорадкой Эбола (хотя он не особенно им помог). Он тоже имитирует нуклеотиды, но у этого препарата есть свои особенности. Встраиваясь в новый вирусный геном (у коронавирусов геном состоит из РНК), ремдесвир не останавливает копирование цепочки. Полимераза продолжает достраивать цепь РНК. Но после добавления нескольких нуклеотидов ремдесвир так крепко связывается с РНК, что полимераза не может продолжать работу. Однако к тому времени редактирующий белок коронавируса уже не работает: ему мешают нормальные нуклеотиды, добавленные после ремдесвира, говорит Селей-Радтке. И полимераза в итоге застревает.
Несмотря на этот изобретательный трюк, эффективность ремдесвира при лечении людей с COVID-19 не особенно впечатляет. Из хороших новостей: в исследовании 1062 человек, госпитализированных с вирусом, было показано, что пациенты, получавшие ремдесвир, выздоравливали быстрее, чем те, кто получал неактивное плацебо. На основании этого и двух похожих исследований FDA (Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США) одобрило использование ремдесвира для лечения госпитализированных пациентов.
Однако при этом непохоже, чтобы ремдесвир спасал жизни. В ноябре ВОЗ, ссылаясь на свое собственное более крупное, но предварительное исследование, рекомендовала временно не применять ремдесвир для лечения госпитализированных пациентов, пока не будет получено больше результатов. Как отмечалось ВОЗ, «нет доказательств, что ремдесвир улучшает выживаемость и другие показатели».
По словам Пул, эти результаты кажутся противоречивыми на первый взгляд, но все становится понятнее, когда знаешь, как работают противовирусные препараты. Поскольку ремдесвир нужно многократно вводить внутривенно, его дают только госпитализированным пациентам. Но к тому моменту, когда человек с COVID-19 болен настолько, что нуждается в госпитализации, вирус успевает распространиться по всему его телу. И если применить в это время ремдесвир, он уже мало что может изменить. «Все изменится, когда мы найдем противовирусный препарат, который люди смогут принимать внутрь до того, как они попадут в больницу», — говорит она.
Производитель ремдесвира, компания Gilead Sciences, работает над версией препарата, которую можно будет принимать в виде ингаляций. В планах есть и другие противовирусные препараты. Например, у Селей-Радтке много надежд на другой аналог нуклеотидов, называемый AT527. Этот препарат, разработанный совместно компаниями Roche и Atea, сейчас находится в процессе исследований с участием людей. Как и ремдесвир, он действует не сразу, так что редактирующий белок не может его вырезать из РНК. Но в отличие от ремдесвира, этот препарат представляет собой таблетки для приема внутрь. В компаниях надеются, что его можно будет применять как до, так и после госпитализации пациентов. И, возможно, его смогут принимать люди, контактировавшие с COVID-19, чтобы избежать развития заболевания.
Пандемия вынудила ученых приложить все усилия к поиску способов лечения. Гейс тестирует действие широкого спектра лекарств — не только стандартные противовирусные препараты — на SARS-CoV-2 в чашках Петри в рамках Инициативы по поиску новых антиретровирусных препаратов (READDI). Идея состоит в том, что поскольку вирус зависит от многих процессов в человеческой клетке, разные препараты, действующие на человеческие белки, могут помочь в лечении, повреждая вирус сильнее, чем пациента. Поэтому есть смысл проверить, не являются ли лекарства, разработанные изначально для лечения рака, психоза, воспалительных и аутоиммунных заболеваний, эффективными также и против COVID-19.
Но участники инициативы READDI, в том числе исследовательские центры, фармацевтические компании и негосударственные организации, нацелены не только на лечение COVID-19. Они надеются найти и протестировать потенциальные лекарства против пока неизвестных инфекций, которые могут появиться в будущем.
Если провести испытания безопасности таких лекарств для человека заранее, они будут готовы к использованию сразу при возникновении этих новых вспышек заболеваний. Как говорит Гейс, «мы не хотели бы повторить еще раз все, что нам только что пришлось пережить».
Воистину.