Даше шестнадцать и она ждала пересадки печени почти два года. Когда ей было два месяца, у нее начались приступы удушающего кашля. Генетический анализ показал, что у девочки редкое генетическое заболевание — муковисцидоз. В четырнадцать лет ее состояние внезапно ухудшилось — открылось внутреннее кровотечение. Ей поставили еще один диагноз: цирроз печени с синдромом портальной гипертензии. Тогда, в 2018 году, ей провели операцию, сделали шунтирование. Из Челябинска, где Даша наблюдалась, ее направили в Москву на дополнительные обследования. В результате врачи пришли к выводу: Даше нужна операция по трансплантации печени.
Ждать подходящего донорского органа пришлось в Москве. Вернуться в Челябинск семья не могла: они бы не успели быстро приехать в столицу, ведь пересадку печени нужно провести в течение нескольких часов после забора органа у донора. Пятого июня, еще во время карантина, в десять часов вечера маме Даши, Оксане, позвонили из НМИЦ им. В. И. Шумакова и сообщили, что нужно срочно приехать, «возможно, будет пересадка». «Мы подъехали в течение часа, — вспоминает Оксана. — Ее быстренько подготовили, и минут через двадцать уже увезли на операцию». Сейчас Даша с мамой остаются в больнице, еще месяц или два они будут амбулаторно наблюдаться в Москве, и только потом смогут поехать домой.
Среднее время ожидания донорской почки в России — 4,6 года, печени — 3,6 года. Все это время пациент должен круглосуточно быть готов к приглашению на операцию и в подходящем для нее состоянии. Ведь органы не могут долго храниться в консервированном виде: оптимальные результаты трансплантации почек, когда пересадка происходит в первые сутки после изъятия органа, для печени срок еще короче — шесть-восемь часов.
Последствия пандемии
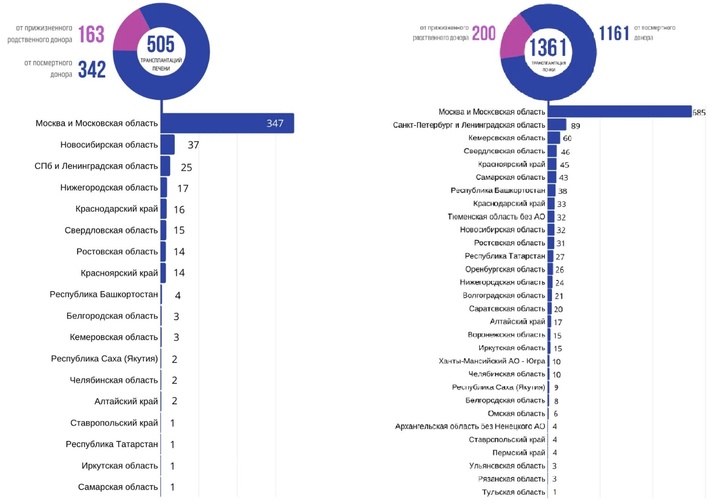
К 21 июня 2020 года в России провели 940 трансплантаций, что на 8 % меньше, чем в 2019 (1011 операций). Все дело в пандемии коронавируса, карантинных мерах и перепрофилировании профильных стационаров. «Мы ожидали большего ослабления возможностей трансплантологической помощи. Но катастрофы не произошло», — отмечает Сергей Готье, директор НМИЦ им. В. И. Шумакова, ведущего центра трансплантологии в России, в котором выполняется около трети всех трансплантаций в России.
В центре надеются до конца года выйти на показатели 2019: «Это программа минимум. А программа максимум — наверстать упущенное и выйти вперед по сравнению с прошлым годом».
Сейчас многие перепрофилированные больницы возвращаются к обычному режиму работы. Но как быстро удастся восполнить отставание, зависит от эпидемиологической ситуации.

Главная причина, почему трансплантаций стало меньше, — снижение предложения донорских органов, считает Готье. По его словам, наибольшая концентрация посмертного донорства приходится на Москву, которая оказалась в эпицентре пандемии этой весной. В столице семнадцать государственных медорганизаций могут проводить процедуры с донорскими органами, и на Москву приходится треть изъятых органов. В апреле больше половины из них были частично или полностью брошены на борьбу с эпидемией. «Многие московские больницы были перепрофилированы на прием ковид-положительных пациентов, и их донорская активность снизилась», — объясняет Готье.
Справиться с проблемой «и не очень сильно провалиться» помогли регионы, в которых донорская активность упала не так сильно, добавляет он. Вместе с тем в Московском координационном центре органного донорства на базе Боткинской больницы отметили, что в Москве с начала пандемии COVID-19 работа по донорству и трансплантации органов не прекращалась ни на день, что позволило удержать показатели по донорству и трансплантации органов на уровне «штатной активности, соответствующей показателям аналогичного периода 2019 года». «За четыре месяца текущего года показатели по числу трансплантаций органов превысили таковые в 2019 году. В наиболее острый период распространения инфекции COVID-19 мы соблюдали еще большую аккуратность и бдительность в вопросах оказания донорской помощи», — рассказала руководитель МКЦОД Марина Минина.
Перепрофилировали и одно из отделений на 57 коек в самом НМИЦ им. В. И. Шумакова. Места были предназначены для ковид-положительных пациентов, перенесших трансплантацию в прошлом. Таких пациентов за все время работы отделения было сто. Помимо целых органов трансплантации поддаются и ткани организма человека. Наиболее востребованные — гемопоэтические стволовые клетки (клетки костного мозга). Трансплантация кроветворных клеток применяется в гематологии и онкологии, например, при лечении лейкозов, а также при первичных иммунодефицитах и ряде аутоиммунных заболеваний. В 2018 году в России провели 1696 трансплантаций костного мозга (ТКМ), но потребность в них в несколько раз выше.
Постоянная самоизоляция
Большинство пациентов, ожидающих трансплантации, и до пандемии коронавируса жили в режиме самоизоляции: ограничивали себя в посещении публичных мероприятий, старались не заразиться вирусными и бактериальными инфекциями. «Для наших подопечных режим изоляции — это не что-то новое, это их привычный образ жизни», — отметила медицинский директор фонда «Подсолнух» Керима Керимова. Они вынуждены соблюдать ограничения гораздо более жесткие, чем карантинные санитарные меры: «Вплоть до того, чтобы обдавать фрукты и овощи кипятком», — рассказывают в фонде AdVita.
Почти два года Даша и ее мама жили в Доме медицинского работника, где сняли комнату при поддержке фонда «Жизнь как чудо». Оксана рассказывает, что перед операцией дочка не выходила на улицу два месяца. «Я ходила только в магазин — пару раз в неделю, в маске и перчатках. Потому что страшно: столько ждать, а тут мало ли что». По ее словам, пандемия не сильно повлияла на то, как они жили с дочкой в ожидании донорского органа: «Врачи советовали вообще поменьше общаться с людьми. Да мы и так особо никуда не выходили».
Строже стал и прием пациентов в квартиры, которые снимают благотворительные организации, помогающие пациентам из других регионов жить рядом с медучреждениями, где у них запланирована операция. При заселении необходимо предоставить результаты теста на коронавирус, им также рекомендуют как можно меньше выходить из своих комнат, пользоваться масками, антисептиками. «Мы стараемся разводить потоки: селить раздельно только приехавших пациентов и тех, которые уже вышли после операции», — перечисляет Надежда Жарская, медицинский координатор в Фонде борьбы с лейкемией.
Со справкой и после КТ
Из-за пандемии в большинстве российских клиник изменился порядок приема пациентов на трансплантацию. «В обычное время регламент ограничивался тем, что пациент, которому по листу ожидания предоставляли орган, например, почку, просто приезжал по вызову, — рассказывает Готье. — Если у него не было противопоказаний, симптомов респираторной или желудочно-кишечной инфекции, то его госпитализировали. Сейчас мы ужесточили контрольный регламент приема. Пациенты обязательно проходят компьютерную томографию, у них берутся тесты на COVID-19». Такую же процедуру проходят и сопровождающие пациента. Как рассказала мама Даши, у нее тоже взяли мазок на коронавирус и сделали КТ, и только после получения результатов она смогла увидеться с дочерью после операции.
Изменился и прием реципиентов донорских стволовых клеток. Некоторые центры помещали пациентов на обсервацию за неделю до операции и одновременно вели работу с донором по заготовке клеток.