Что такое CAR-T?
CAR-T — это сокращение от Chimeric Antigen Receptor T-cell therapy. Это метод лечения, при котором у человека берут его собственные Т-лимфоциты (клетки иммунной системы), в лаборатории «обучают» их распознавать определенную цель (например, опухолевые клетки), а затем возвращают эти клетки обратно в организм, где они начинают работать как лекарство.
Таким образом, CAR-T терапия — это персонализированное лечение, созданное на основе клеток конкретного пациента.
В отличие от таблеток или инъекций CAR-T терапия:
-
не является универсальным препаратом для всех;
-
изготавливается индивидуально;
-
состоит из живых клеток, способных размножаться и сохраняться в организме.
CAR-T клетки не просто воздействуют на болезнь, они становятся частью иммунной системы пациента, активно участвуя в уничтожении новообразований.
CAR-T терапия привлекла большое внимание медицинского сообщества, так как у части пациентов с тяжелыми, ранее плохо поддававшимися лечению патологиями с ее помощью удалось добиться выраженного и длительного эффекта. В первую очередь это касается некоторых форм онкогематологических заболеваний.
При этом специалисты подчеркивают, что CAR-T — это не «чудо-лечение», а результат многолетних исследований в области иммунологии, генетики и клеточной терапии. Метод остается сложным, дорогостоящим и применяется строго по показаниям.
Как работает CAR-T-терапия?
Чтобы понять принцип работы CAR-T терапии, важно сначала разобраться, как в норме работает иммунная система и почему иногда она не справляется с болезнью самостоятельно.
Один из ключевых элементов иммунной системы — Т-лимфоциты. Их основная задача — распознавать и уничтожать клетки, которые представляют угрозу для организма, например пораженные вирусами клетки, а также атипичные или поврежденные клетки, включая опухолевые.
Т-клетки распознают «чужие» или измененные клетки с помощью специальных рецепторов на своей поверхности, которые реагируют на определенные молекулы (антигены).
Несмотря на сложность и эффективность иммунной системы, некоторые заболевания умеют «прятаться» от нее. Например, опухолевые клетки способны выглядеть для иммунитета слишком похожими на нормальные, подавлять иммунный ответ или просто избегать распознавания Т-клетками. В результате иммунная система либо не замечает болезнь, либо реагирует недостаточно активно.
Идея CAR-T терапии заключается в том, чтобы помочь Т-клеткам распознавать цель. Для этого в лаборатории в них добавляют ген, кодирующий так называемый химерный антигенный рецептор (CAR).
Этот рецептор:
-
«настраивается» на конкретный антиген (например, маркер на поверхности опухолевых клеток);
-
позволяет Т-клетке распознавать цель напрямую, без сложных промежуточных сигналов;
-
делает иммунный ответ более направленным и активным.
Таким образом, CAR-T терапия не заменяет иммунитет, а модифицирует его работу, усиливая уже существующие механизмы защиты.
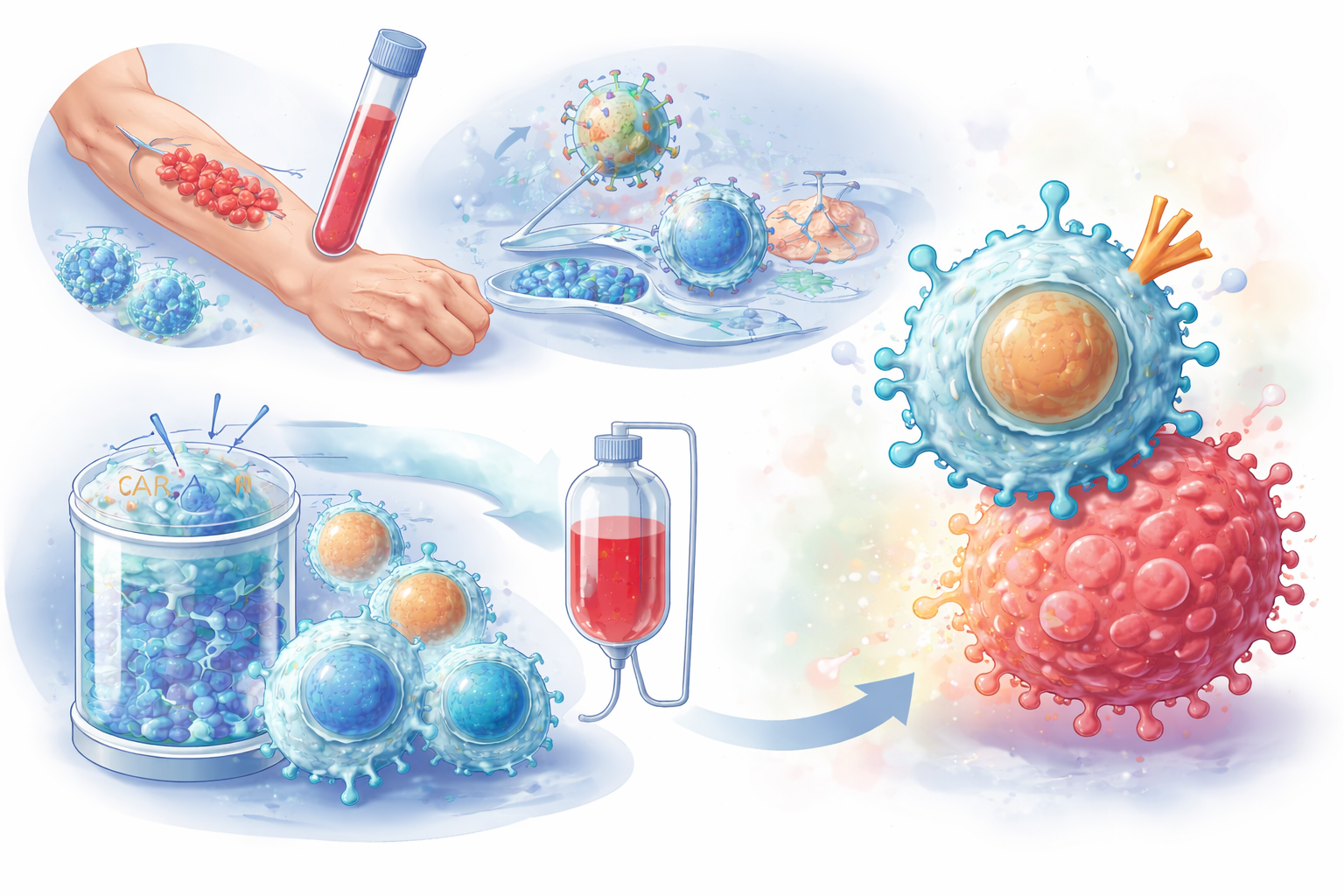
Как создается CAR-T терапия: путь от клетки к лечению
CAR-T терапия — многоэтапный и строго контролируемый процесс. В отличие от стандартных лекарств она создается индивидуально для каждого пациента и требует времени, специализированных лабораторий и медицинских центров.
Забор Т-клеток у пациента
Процесс начинается с получения Т-лимфоцитов из крови пациента. Для этого используется процедура под названием лейкаферез — она похожа на сдачу крови или плазмы и обычно занимает несколько часов.
Во время процедуры кровь проходит через аппарат, который отделяет Т-клетки, остальные компоненты крови возвращаются обратно пациенту, а собранные клетки направляются в лабораторию для дальнейшей обработки.
Генетическая модификация и размножение клеток в лаборатории
В лабораторных условиях в Т-клетки вводят ген, кодирующий химерный антигенный рецептор (CAR). Это делается с помощью специальных векторов, чаще всего на основе модифицированных вирусов, которые не вызывают заболевание.
После этого модифицированные Т-клетки начинают экспрессировать новый рецептор, клетки размножают, чтобы получить достаточное количество для лечения, а также проводится контроль качества и безопасности полученного клеточного продукта. Этот этап может занимать несколько недель.
Возвращение CAR-T клеток в организм
Перед введением CAR-T клеток пациенту обычно проводят подготовительную (лимфодеплетирующую) терапию, цель которой — создать условия для лучшей работы введенных клеток.
Затем CAR-T клетки вводят обратно в организм внутривенно. После этого:клетки начинают циркулировать в крови, распознают цель, активируются и запускают иммунный ответ.
После введения пациент находится под тщательным медицинским наблюдением, поскольку эффект терапии развивается в первые дни и недели.
В каких случаях CAR-T терапия применяется сегодня?
Несмотря на высокий интерес и впечатляющие результаты у части пациентов, CAR-T терапия на сегодняшний день применяется в строго ограниченном числе клинических ситуаций и не может применяться как универсальный метод лечения.
В настоящее время данная терапия одобрена для лечения некоторых онкогематологических заболеваний, в первую очередь:
-
отдельных форм острого лимфобластного лейкоза;
-
диффузной крупноклеточной B-клеточной лимфомы;
-
других агрессивных B-клеточных лимфом;
-
множественной миеломы (для некоторых CAR-T продуктов).
Общей особенностью этих заболеваний является наличие специфических антигенов на поверхности клеток, которые могут быть «целью» для CAR-T.
Данный метод не применяется как лечение первой линии. Как правило, его рассматривают у пациентов с рецидивом заболевания или при отсутствии ответа на стандартные методы терапии.
Кроме того, CAR-T терапия не подходит для применения при отсутствии подходящей мишени на патологических клетках, при тяжелых сопутствующих заболеваниях и невозможности проведения интенсивного наблюдения после введения клеток.
Сейчас CAR-T терапия считается клинически применяемой, но все еще развивающейся технологией. На сегодняшний день одобрено лишь ограниченное число препаратов данной направленности, продолжаются клинические исследования для других заболеваний, активно изучаются новые поколения CAR-T клеток с улучшенной безопасностью и эффективностью.
Специалисты подчеркивают, что CAR-T — это важный шаг в развитии персонализированной медицины, но не универсальное решение и не замена всем существующим методам лечения.

https://starthinkmagazine.it/starthink/assets/media/2023/07/starthinkmagazine_home-780x470.jpg
Риски, побочные эффекты и ограничения CAR-T терапии
CAR-T терапия относится к высокоэффективным, но сложным методам лечения. Ее применение требует тщательного отбора пациентов и обязательного медицинского наблюдения из-за возможных серьезных побочных эффектов. CAR-T терапия активно влияет на иммунную систему, может вызывать системные реакции всего организма и требует индивидуального подбора и многоэтапной подготовки.
После введения CAR-T клеток иммунный ответ может развиваться очень быстро и интенсивно, что делает необходимым лечение и наблюдение в специализированных медицинских центрах.
Возможные побочные реакции
Наиболее известные и изученные побочные эффекты CAR-T терапии включают:
-
синдром высвобождения цитокинов (CRS) — системная воспалительная реакция, которая может проявляться лихорадкой, слабостью, быстрым падением артериального давления и нарушением работы органов;
-
неврологические осложнения — временные нарушения речи, внимания, ориентации или сознания, которые в большинстве случаев обратимы;
-
иммуносупрессия — нарушение нормального функционирования иммунной системы, повышающее риск инфекционных заболеваний.
Тяжесть побочных эффектов может различаться и требует своевременной медицинской коррекции.
Из-за потенциальных рисков CAR-T терапия проводится:
-
только в клиниках с опытом клеточной терапии;
-
при наличии обученного персонала;
-
с возможностью круглосуточного мониторинга состояния пациента.
Безопасность CAR-T терапии напрямую зависит от условий ее проведения и готовности медицинской команды быстро реагировать на осложнения.
CAR-T терапия сегодня: ожидания и реальность
CAR-T терапия уже заняла свое место в клинической практике, но одновременно остается областью активных исследований. Понимание ее текущих возможностей и ограничений помогает формировать реалистичные ожидания от этой технологии.
На сегодняшний день доказано, что CAR-T терапия может быть эффективной у части пациентов с определенными онкогематологическими заболеваниями, особенно в случаях, когда стандартное лечение оказалось неэффективным. Клинические исследования показали высокую частоту ответов у некоторых групп пациентов, возможность длительной ремиссии, а также воспроизводимость результатов при соблюдении строгих протоколов лечения.
При этом эффективность и безопасность оценивали только в рамках строго контролируемых клинических условий.
В настоящее время исследования CAR-T терапии сосредоточены на:
-
расширении спектра заболеваний, включая солидные опухоли;
-
снижении риска побочных эффектов;
-
создании более устойчивых и управляемых CAR-T клеток;
-
разработке универсальных клеточных продуктов.
Большинство этих направлений находятся на стадии клинических исследований и пока не вошли в рутинную клиническую практику.
Таким образом, несмотря на активное внимание СМИ, CAR-T терапия сегодня не является универсальным лечением, подходит не всем пациентам и остается сложной, дорогой и ресурсозатратной технологией.